Tai keisti laikai, kai turime galvoti apie draudimo bendroves ir medicinos įrangos tiekėjus, kaip kad jie yra mūsų gydytojai. Ne, žinoma, jie nėra... Bet jie elgiasi taip, kaip reikalauja griežtos rankos taktikos, išdėstytos tokia kalba kaip „pageidaujamas prekės ženklas“, kad pacientams būtų priversti konkretūs produktai ir gydymas, nepaisant geriausių gydytojų patarimų.
Tokios frazės, kaip „terapiškai lygiavertės“, yra šmaikščios, nepaisant to, kad daugeliu atvejų medikų ir prietaisų pakeitimas gali pakenkti mūsų sveikatai.

Tai yra nemedicininio perjungimo pasaulis, kur „mokėtojai“ (sveikatos draudimo bendrovės) skambina kadrais, nepaisant to, kad nebūtinai klauso medicininių mūsų sveikatos priežiūros specialistų patarimų.
Tai nieko naujo. Tie iš mūsų, kurie serga diabetu, daugelį metų susidūrė su šiomis kliūtimis, kartais dar dramatiškiau, remdamiesi tuo, kiek draudikas ar vaistinių išmokų valdytojas (PBM) nusprendžia kasti kulnus. Kol mes rėkiame, „Išrašo receptą!“ nes tai turėtų priklausyti tik nuo mūsų ir mūsų išrašiusio gydytojo, mokėtojai teigia, kad jie to gerbia, bet tiesiog renkasi efektyviausią alternatyvą.
Nauja yra pirmasis tokio pobūdžio tyrimas, išleistas vasario mėnesį, parodantis, kad ši nemedicininio perjungimo praktika gali ir iš tikrųjų padaryti plačią žalą pacientų priežiūrai ir gyvenimo kokybei. Šis pacientų prieigos aljanso (AfPA) tyrimas parodė, kad praėjusių metų pabaigoje nacionalinėje internetinėje apklausoje apklausti 800 žmonių (27 proc. Sergančių diabetu) parodė nerimą keliančias tendencijas:
- 73% pranešė, kad NMS „sutrikdė“ planus, kuriuos jie sudarė su savo gydytoju
- 86% sutiko, kad draudikas „perėmė“ sprendimą, kuris teisėtai priklauso sveikatos priežiūros paslaugų teikėjui
- Maždaug 40% teigė, kad naujasis medikas nebuvo toks efektyvus kaip originalus
- Dėl priverstinio perjungimo 60% patyrė kažkokią komplikaciją
- 40% patyrusių nemedicininį perėjimą iš tikrųjų nustojo vartoti vaistus kartu
Taigi taip, tai yra daugiau nei nepatogumai - tai sumažina gyvenimo kokybę, taip pat ekonomiškai.
Tyrimas taip pat rodo, kad du trečdaliai respondentų taip pat teigė, kad priverstinis pakeitimas turėjo įtakos jų produktyvumui darbe, o 40% ir daugiau teigė, kad dėl perėjimo negali pagal poreikį rūpintis savo vaikais, sutuoktiniais ar kitu šeimos nariu.
Apskritai dėl nemedicininio perjungimo žmonės jaučiasi nusivylę, sumišę, bejėgiai ir nerimastingi praradę prieigą prie jiems reikalingų ir nusprendusių vaistų ar vaistų kartu su savo gydytojais.
Diabeto bendruomenėje šiuo klausimu yra gana mažai propaguojama nacionaliniu ir konkrečiu būdu, ir mes džiaugiamės žinodami, kad tai sprendžiama valstybės įstatymų leidybos lygmeniu. Asmeniškai, kaip žmogų, kurį per tiek metų daug kartų ištiko nemedicininis perėjimas, man labai rūpi tema ir džiaugiuosi matydama, kaip ji nagrinėjama plačiau.

Mano patirtis naudojant priverstinius medicinos jungiklius
Aš tai patyriau daug kartų, ir tai yra klausimas, kurį mes ir mano medicinos pagalbos komanda visada esame nusivylę. Prisimena keturis pastarųjų metų pavyzdžius:
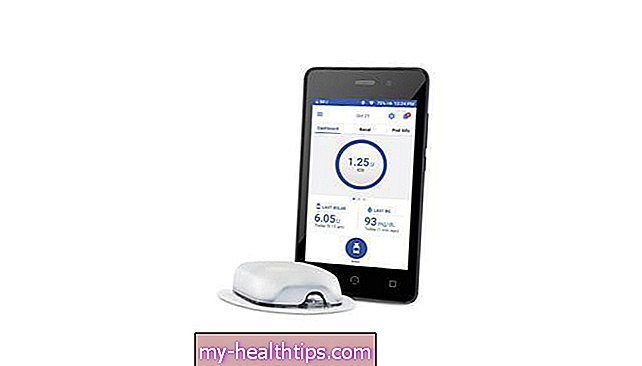
- CGM tipas: Kartą metų pradžioje su nauja draudimo kompanija bandžiau užpildyti „Dexcom“ CGM jutiklių užsakymą ir bendrovė man pasakė, kad jie nepatvirtins šio CGM, nes aš atsitiktinai naudojau „Medtronic“ insulino pompą - taigi tas prekės ženklas Man „geriau tiktų“. (Rezultatas: reikėjo rimtai reikalauti draudimo prižiūrėtojo, kad būtų aišku, jog mes su savo gydytoju žinome, kas geriausia, ypač atsižvelgiant į tai, kad daugelį metų buvau „Dexcom“).
- „Lantus“ į „Tresiba“: kai iš „Novo“ pasirodė naujas bazinis insulinas „Tresiba“, ištyriau daug duomenų ir pacientų praneštų rezultatų (PRO), kurie parodė, kad man tai gali būti geriau nei „Sanofi“ „Lantus“. Visų pirma todėl, kad „Tresiba“ gali trukti 42 valandas, o ne „24 Lantus“, todėl man gali tekti neskirstyti bendros bazinės dozės į du kartus per dieną, kad galėčiau pamatyti geriausią efektą. Mano draudimas tai nustūmė. Jų argumentas: Tas Lantus buvo „terapiškai ekvivalentiškas“ Tresibai, nes jie abu yra baziniai insulinai. Taigi prieš padengiant „Tresiba“ turėčiau parodyti įrodymus, kad tiek „Lantus“, tiek jo konkurentas „Levemir“ man neveikė po 30 dienų naudojimo. (Rezultatas: Aš ir mano gydytojas pakartojome, kad Lantus vartojau kelis mėnesius ir kad šis „pakopinės terapijos“ reikalavimas jau buvo įvykdytas - „Lantus“ neveikė, kaip rodo mano didesnis A1C ir glikemijos kintamumas, ir jei mano draudikas apibūdino „Lantus“ kaip „terapiškai lygiavertį“ Levemirui, tada jie negalėjo labai gerai teigti, kad turėčiau sugaišti dar 30 dienų bandydama tą insuliną. Mes „laimėjome“, nusišovę apeliacinį laišką draudikui.)
- „Humalog to Novolog“: beveik tokia pati situacija, kaip ir aukščiau, tačiau šį kartą nusprendžiau, kad neverta kovoti bandant „Humalog“. Anksčiau niekada nebuvau išbandžiusi „Novolog“ ir, nepaisant pranešimų apie insulino skirtumus ir alergijas, nebuvo jokios garantijos, kad susidursiu su problemomis. (Rezultatas: Aš nusprendžiau pereiti prie „Novolog“ rašiklių ir galų gale nemačiau jokio skirtumo. Paaiškėjo, kad peržiūrėdamas draudikų „Paaiškinimą apie išmokas“ matau, kad vargu ar skiriasi abiejų prekių ženklų kainos etiketės, nors ir aš mokėti 40 USD skirtumą kartu mokant!)
- „Afrezza“ įkvepiamas insulinas: kai vėliau su gydytoju nusprendėme, kad įkvepiamas insulinas bus geriausias naujas gydymas, kurį turėčiau išbandyti, mes vėl turėjome išgirsti apie pakopinę terapiją, ir įdomu, nepaisant to, kad anksčiau vartojau „Humalog“ ir „Novolog“, mano „Afrezza“ vis dar iš pradžių patvirtinta. (Rezultatas: Mes parašėme laišką, kuriame teigėme, kad įvykdėme pakopinės terapijos reikalavimus ir kad Afrezza mediciniškai būtinai turėjo užkirsti kelią mano sunkiai hipoglikemijai ir glikemijos kintamumui. Tam reikėjo dviejų raidžių raundų, bet mes dar kartą nugalėjome. Štai mano apeliacinis laiškas ).
Daugybė žmonių, sergančių cukriniu diabetu ir tiek daug kitų sveikatos sutrikimų, kasdien patiria tokio pobūdžio trumparegišką išlaidų mažinimą.
Mano endokrinologas yra pasakojęs apie kitus pacientus, kurie paprasčiausiai nekovoja ir nepriima jokio pageidaujamo mokėtojo prekės ženklo - o po kelių mėnesių, apsilankiusi grįžtamojoje tarnyboje, mano endo sužino, kad jie nevartojo naujų receptinių vaistų.
Jis dažnai garsiai svarstė: „Kam vargti turint medicininę licenciją ir net išrašyti receptus, kai jų atsisakoma ir antrą kartą spėjama 99 proc. Laiko?“
Aš taip pat teigčiau, kad tai nusikalstama, nes tai prilygsta medicinos praktikai be licencijos. Šiuos sprendimus priimantys asmenys už savo vardo gali net neturėti M. D.. Aišku, tikriausiai kažkur ant blankų yra gydytojas, tačiau dažnai slaugytoja ar dar mažiau apmokytas draudimo darbuotojas iš tikrųjų patvirtina ar atmeta draudimo išmokas.
Žinoma, aš esu pacientas, kuris žino, kad mokėtojai tai moka už kainą ir kad jums nereikia atsakyti „Ne“, net jei draudikai, vaistinių pašalpų vadybininkai ir trečiųjų šalių platintojai bando priversti pasikeitimas. Taip neturi būti. Pacientai turi galią ir gali atsikovoti, kartais šiek tiek papildomai pasistengdami, o kartais - plačiau prašydami aprėpties.
Aš taip pat žinau, kad esu vienas iš laimingųjų, kuris turi resursų kovai pakelti.

Aš tikiuosi, kad nacionaliniai ir valstybiniai propagavimo ir lobizmo veiksmai gali pajudinti adatą, tačiau tuo tarpu mes, pacientai ir teikėjai, paliekame spręsti šias problemas apkasuose.
Manau, kad tiek pacientai, tiek sveikatos priežiūros specialistai turėtų sunerimti, ir aš raginčiau visus apsilankyti #MyMedsMyChoice ir #KeepMyRx svetainėse, kad sužinotumėte daugiau ir imtumėtės veiksmų. Šią savaitę taip pat vyksta internetinis seminaras, kurį organizuoja AfPA ir Diabetes Policy Collaborative (DPC) grupė. Tai vyks kovo 12 d., Antradienį, 15 val. ET. Norėdami čia užsiregistruoti, spustelėkite čia.
Pakelkime balsą ir būkime sprendimo dalis!